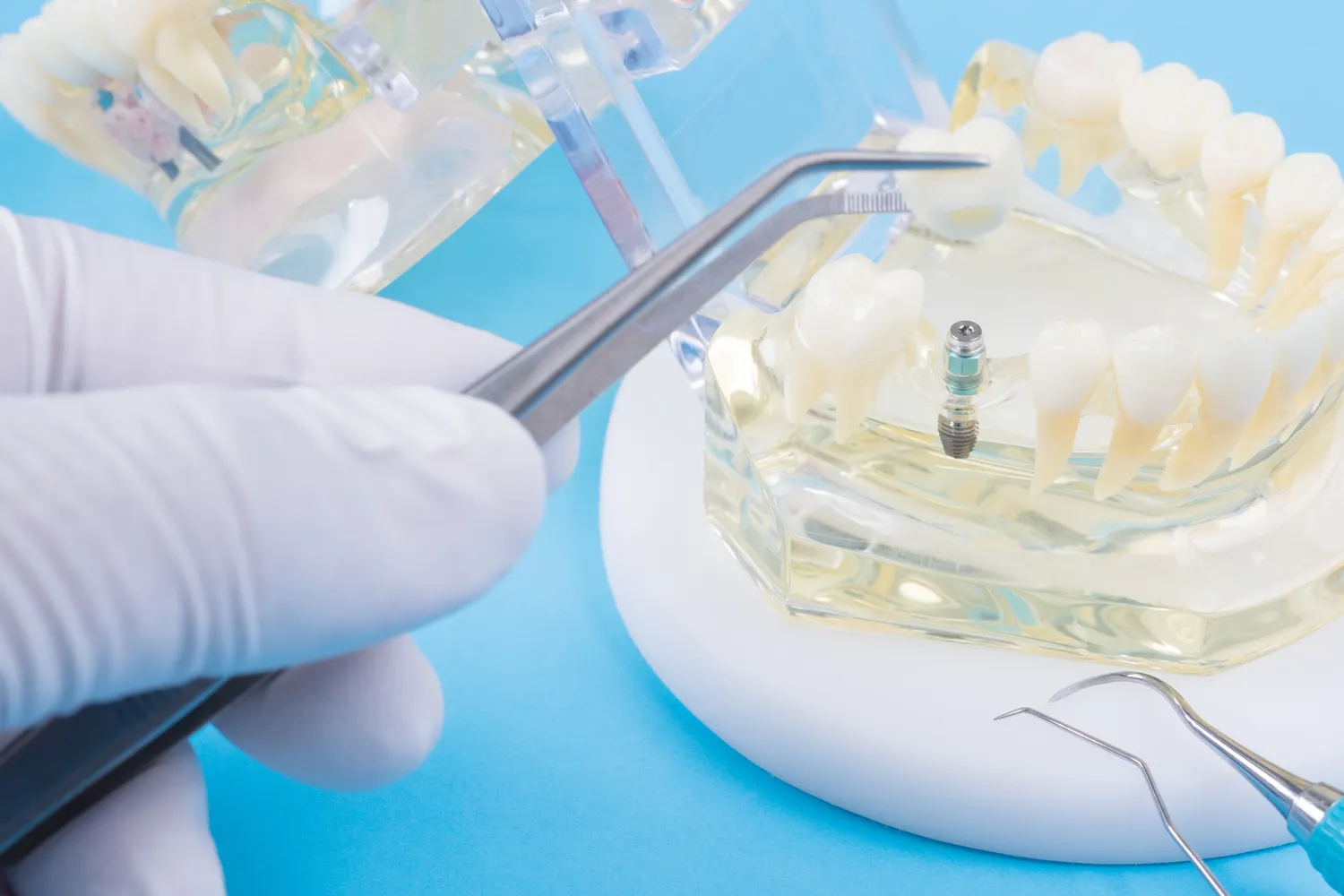
Implanty zębów stanowią rewolucyjne rozwiązanie w protetyce stomatologicznej, pozwalając na odzyskanie pełnej funkcjonalności i estetyki uśmiechu. Jednakże, jak każda procedura medyczna, nie są one pozbawione pewnych ograniczeń. Istnieje szereg czynników, które mogą uniemożliwić lub znacznie utrudnić przeprowadzenie zabiegu wszczepienia implantu, a także wpłynąć na jego długoterminowy sukces. Zrozumienie tych przeciwwskazań jest kluczowe dla pacjentów rozważających tę formę leczenia, jak i dla lekarzy planujących terapię.
Decyzja o wszczepieniu implantu musi być poprzedzona szczegółową diagnostyką i wywiadem medycznym. Lekarz dentysta musi ocenić ogólny stan zdrowia pacjenta, jego nawyki oraz stan jamy ustnej. Wszelkie wątpliwości lub potencjalne ryzyko powinno zostać omówione z pacjentem, aby zapewnić bezpieczeństwo i maksymalizację szans na powodzenie leczenia. W przypadku występowania przeciwwskazań, możliwe jest poszukiwanie alternatywnych metod odbudowy uzębienia, lub podjęcie działań mających na celu wyeliminowanie przeszkód przed przystąpieniem do zabiegu.
Głównym celem lekarza jest zapewnienie pacjentowi długoterminowego, stabilnego i estetycznego efektu. Dlatego też, nawet jeśli pacjent jest bardzo zdeterminowany, by poddać się zabiegowi implantacji, a istnieją ku temu przeciwwskazania, należy je traktować z najwyższą powagą. Odpowiednie podejście do tych kwestii chroni pacjenta przed potencjalnymi powikłaniami i niepowodzeniem leczenia, które mogłoby prowadzić do dodatkowych kosztów i frustracji.
Kiedy nie można wszczepić implantów zębów w określonych schorzeniach
Istnieje grupa schorzeń ogólnoustrojowych, które stanowią istotne przeciwwskazanie do wszczepienia implantów zębów. Należą do nich przede wszystkim choroby nowotworowe, zwłaszcza te leczone chemioterapią lub radioterapią w obrębie głowy i szyi. Terapie te mogą znacząco osłabić zdolność organizmu do regeneracji i gojenia, co jest kluczowe dla prawidłowego zintegrowania się implantu z kością. Dodatkowo, aktywna choroba nowotworowa lub niedawno zakończone leczenie mogą zwiększać ryzyko rozwoju infekcji.
Kolejną ważną grupą pacjentów, u których implantacja może być niemożliwa, są osoby cierpiące na nieuregulowaną cukrzycę. Wysoki poziom glukozy we krwi negatywnie wpływa na proces gojenia ran, zwiększa podatność na infekcje oraz może prowadzić do uszkodzenia naczyń krwionośnych, co utrudnia prawidłowe ukrwienie kości. U pacjentów z cukrzycą, nawet jeśli jest ona pod kontrolą, konieczna jest ścisła współpraca z lekarzem prowadzącym i monitorowanie poziomu cukru.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń rumieniowaty układowy, również mogą stanowić przeciwwskazanie. W przypadku tych schorzeń organizm może wykazywać nadmierną reakcję zapalną, która może zakłócić proces integracji implantu. Niektóre leki immunosupresyjne, stosowane w leczeniu tych chorób, mogą również wpływać na zdolność organizmu do gojenia.
Pacjenci po przebytych zawałach serca lub udarach mózgu, zwłaszcza w krótkim okresie po tych zdarzeniach, mogą być narażeni na większe ryzyko związane z zabiegiem chirurgicznym. Decyzja o implantacji w takich przypadkach wymaga dokładnej oceny stanu kardiologicznego i konsultacji z lekarzem kardiologiem. Ponadto, osoby z ciężkimi wadami serca lub problemami z krzepnięciem krwi powinny być szczególnie ostrożne.
Ważne jest również zwrócenie uwagi na choroby psychiczne. Osoby z poważnymi zaburzeniami psychicznymi, które mogą wpływać na ich zdolność do przestrzegania zaleceń pooperacyjnych lub mogą być pod wpływem leków o znaczących skutkach ubocznych, mogą stanowić grupę ryzyka. W takich przypadkach konieczna jest konsultacja z psychiatrą i ocena możliwości współpracy z pacjentem.
Wpływ stanu jamy ustnej na możliwość implantacji implantów zębów
Stan samej jamy ustnej odgrywa kluczową rolę w kwalifikacji do zabiegu implantacji. Jednym z najczęstszych i najważniejszych przeciwwskazań jest zaawansowana choroba przyzębia, czyli paradontoza. Jeśli kość otaczająca zęby jest w znacznym stopniu zniszczona, a tkanki miękkie są objęte stanem zapalnym, implantacja może być niemożliwa lub bardzo ryzykowna. Niewystarczająca ilość tkanki kostnej i brak stabilnego podparcia dla implantu uniemożliwia jego prawidłowe wszczepienie i długoterminowe utrzymanie.
Niewłaściwa higiena jamy ustnej jest kolejnym poważnym problemem. Gromadząca się płytka nazębna i kamień nazębny prowadzą do stanów zapalnych dziąseł i postępującej destrukcji tkanek przyzębia. W przypadku pacjentów, którzy nie są w stanie lub nie chcą dbać o higienę jamy ustnej, ryzyko rozwoju infekcji wokół implantu (peri-implantitis) jest bardzo wysokie. Taka infekcja może prowadzić do utraty implantu.
Niewyrównane zgryzy, bruksizm (zgrzytanie zębami) czy parafunkcje narządu żucia mogą stanowić przeciwwskazanie do wszczepienia implantów. Nadmierne siły żuciowe działające na implant mogą prowadzić do jego przeciążenia, a w konsekwencji do utraty stabilności lub złamania. W takich przypadkach często konieczne jest zastosowanie specjalnych szyn relaksacyjnych lub ortodontyczne wyrównanie zgryzu przed implantacją.
Obecność aktywnych zmian zapalnych w jamie ustnej, takich jak nieleczone ubytki próchnicowe, ropnie okołowierzchołkowe czy zaawansowane stany zapalne dziąseł, musi zostać wyeliminowana przed przystąpieniem do zabiegu. Infekcje te mogą rozprzestrzenić się na obszar wszczepienia implantu i doprowadzić do poważnych komplikacji.
Należy również zwrócić uwagę na stan błony śluzowej jamy ustnej. Przewlekłe stany zapalne, owrzodzenia czy inne zmiany patologiczne mogą utrudniać proces gojenia i zwiększać ryzyko powikłań. W przypadku występowania takich problemów, konieczne jest ich zdiagnozowanie i wyleczenie przed implantacją.
Przeciwwskazania związane z wiekiem i stylem życia pacjenta
Wiek pacjenta może być istotnym czynnikiem wpływającym na możliwość przeprowadzenia zabiegu implantacji. Chociaż nie ma ścisłej górnej granicy wieku, proces gojenia u osób starszych może być wolniejszy, a ryzyko wystąpienia chorób współistniejących jest zazwyczaj wyższe. W takich przypadkach decyzja o implantacji powinna być podejmowana indywidualnie, po dokładnej ocenie stanu zdrowia pacjenta i jego zdolności do regeneracji.
Z drugiej strony, implantacja u dzieci i młodzieży, których kościec nie jest jeszcze w pełni rozwinięty, jest zazwyczaj odroczona do momentu zakończenia wzrostu. Wszczepienie implantu przed osiągnięciem dojrzałości kostnej mogłoby prowadzić do jego niewłaściwego położenia w stosunku do rosnących zębów i kości, co wymagałoby późniejszej interwencji.
Styl życia pacjenta ma również znaczący wpływ na powodzenie leczenia implantologicznego. Palenie tytoniu jest jednym z najpoważniejszych czynników ryzyka. Nikotyna negatywnie wpływa na mikrokrążenie w tkankach, spowalnia proces gojenia i znacznie zwiększa ryzyko rozwoju infekcji oraz utraty implantu. Zaleca się zaprzestanie palenia na kilka tygodni przed zabiegiem i utrzymanie abstynencji w okresie rekonwalescencji.
Nadmierne spożycie alkoholu również nie sprzyja procesowi gojenia i może osłabiać układ odpornościowy. Pacjenci uzależnieni od alkoholu mogą mieć trudności z przestrzeganiem zaleceń pozabiegowych, co zwiększa ryzyko powikłań. W takich przypadkach konieczna jest szczera rozmowa z pacjentem i ocena jego gotowości do współpracy.
Dieta uboga w niezbędne składniki odżywcze, zwłaszcza wapń i witaminę D, może negatywnie wpływać na zdrowie kości i proces ich regeneracji. Wszyscy pacjenci, niezależnie od wieku, powinni dbać o zbilansowaną dietę, która wspiera proces gojenia po zabiegu implantacji.
Aktywność fizyczna jest zazwyczaj wskazana, jednak intensywne ćwiczenia fizyczne tuż po zabiegu mogą być niewskazane ze względu na ryzyko zwiększonego ciśnienia i krwawienia. Lekarz powinien doradzić pacjentowi, kiedy może on wrócić do normalnej aktywności fizycznej.
Specyficzne sytuacje medyczne i farmakologiczne jako przeciwwskazania do implantów
Niektóre grupy leków przyjmowanych przez pacjentów mogą stanowić przeciwwskazanie do implantacji lub wymagać szczególnej ostrożności i konsultacji z lekarzem specjalistą. Leki te mogą wpływać na krzepnięcie krwi, metabolizm kości lub procesy gojenia. Przyjmowanie leków przeciwzakrzepowych, takich jak warfaryna czy nowe doustne antykoagulanty (NOAC), wymaga ścisłej współpracy z lekarzem prowadzącym. W niektórych przypadkach konieczne może być czasowe odstawienie leku lub jego modyfikacja, aby zminimalizować ryzyko krwawienia podczas zabiegu.
Długotrwałe stosowanie kortykosteroidów, zwłaszcza w postaci doustnej, może osłabiać układ odpornościowy i spowalniać proces gojenia, co zwiększa ryzyko infekcji i niepowodzenia implantacji. Podobnie, leki immunosupresyjne, stosowane np. po przeszczepach narządów, mogą negatywnie wpływać na zdolność organizmu do regeneracji.
Pacjenci leczeni bisfosfonianami, stosowanymi w terapii osteoporozy, mogą być narażeni na ryzyko rozwoju martwicy kości szczęki lub żuchwy (osteonekrozy), zwłaszcza po zabiegach chirurgicznych, w tym po implantacji. Ryzyko to jest szczególnie wysokie u pacjentów przyjmujących bisfosfoniany dożylnie, ale może występować również u osób przyjmujących je doustnie. Decyzja o implantacji w takich przypadkach wymaga dokładnej oceny ryzyka i korzyści, a także konsultacji z lekarzem prowadzącym.
Radioterapia w obrębie głowy i szyi może znacząco uszkodzić tkankę kostną i naczynia krwionośne, prowadząc do niedotlenienia i zmniejszonej zdolności regeneracji. Implantacja w obszarze napromienianym jest zazwyczaj przeciwwskazana lub wymaga bardzo specyficznych warunków i szczególnych środków ostrożności. Czas od zakończenia radioterapii do planowanej implantacji jest również kluczowym czynnikiem.
Niektóre leki psychotropowe mogą wpływać na nawyki pacjenta, takie jak sen, apetyt czy zdolność do przestrzegania zaleceń pooperacyjnych, co pośrednio może wpływać na powodzenie leczenia. W takich przypadkach konieczna jest ocena psychiatryczna i współpraca z lekarzem psychiatrą.
Kiedy można bezpiecznie wszczepić implanty zębów po wyeliminowaniu przeciwwskazań
Po dokładnej analizie wszystkich potencjalnych przeciwwskazań, często okazuje się, że wiele z nich można skutecznie wyeliminować lub zminimalizować ich wpływ, co pozwala na bezpieczne przeprowadzenie zabiegu implantacji. Kluczem jest indywidualne podejście i ścisła współpraca między pacjentem a zespołem medycznym. Na przykład, u pacjentów z cukrzycą, kluczowe jest osiągnięcie i utrzymanie stabilnego poziomu glukozy we krwi przed, w trakcie i po zabiegu. Regularne kontrole i współpraca z diabetologiem są niezbędne.
W przypadku chorób przyzębia, priorytetem jest przeprowadzenie kompleksowego leczenia periodontologicznego, które obejmuje profesjonalne czyszczenie, instruktaż higieny i, w razie potrzeby, zabiegi chirurgiczne. Dopiero po ustabilizowaniu stanu tkanki przyzębia i zapewnieniu pacjentowi możliwości utrzymania nienagannej higieny jamy ustnej, można rozważyć implantację. Wszczepienie implantu w nieleczoną paradontozę niemal gwarantuje jego utratę.
Pacjenci palący papierosy, którzy pragną implantów, powinni być świadomi konieczności zerwania z nałogiem. Długoterminowa abstynencja od nikotyny jest często warunkiem koniecznym do przeprowadzenia zabiegu, ponieważ znacząco poprawia rokowania i zmniejsza ryzyko powikłań. Lekarz może zasugerować wsparcie w procesie rzucania palenia.
Przed zabiegiem implantacji, wszystkie aktywne infekcje w jamie ustnej, takie jak próchnica czy stany zapalne dziąseł, muszą zostać całkowicie wyleczone. Regularne wizyty kontrolne i profesjonalne czyszczenie zębów przed zabiegiem zapewniają optymalne warunki do jego przeprowadzenia.
W przypadku pacjentów przyjmujących leki wpływające na krzepnięcie krwi, możliwe jest dostosowanie dawkowania lub zmiana preparatu po konsultacji z lekarzem prowadzącym. Ważne jest, aby lekarz implantolog miał pełną wiedzę na temat wszystkich przyjmowanych przez pacjenta leków. W niektórych sytuacjach, lekarz anestezjolog może być zaangażowany w planowanie zabiegu, aby zapewnić maksymalne bezpieczeństwo.
W przypadku pacjentów po leczeniu onkologicznym, decyzja o implantacji jest podejmowana po dokładnej ocenie stanu zdrowia i czasu, jaki upłynął od zakończenia terapii. Czasami konieczne jest przeprowadzenie dodatkowych badań obrazowych, aby ocenić stan tkanki kostnej.
Ogólnie rzecz biorąc, kluczem do sukcesu jest proaktywne podejście do zdrowia i ścisła współpraca z lekarzem stomatologiem. Pacjent musi być gotów do wprowadzenia zmian w swoim stylu życia i przestrzegania zaleceń lekarskich, aby zapewnić długoterminowe powodzenie leczenia implantologicznego.